
Ho passato tutta la mia carriera a interessarmi dei misteri del cervello: come è fatto, come funziona e che cosa accade quando non funziona. Il morbo di Alzheimer (MA) è stato l'obiettivo primario della mia vita professionale, da quando era una giovane ricercatrice che guardava le scansioni del cervello, e fino ad oggi, come capo del programma di ricerca dell'Alzheimer's Association.
Il MA mi ha anche colpito personalmente. La mia famiglia ha notato a poco a poco, verso la fine degli anni 2000, il declino della memoria di mia suocera, il wandering (errare, vagabondare) e la confusione, e nel 2009 le è stato diagnosticato il MA. In qualità di esperta della malattia, ero in grado di rispondere a molte delle domande dei miei figli su ciò che stava sperimentando la nonna. Ma una questione importante a cui non ho semplicemente potuto rispondere era: “Cosa possiamo fare?”
Non c'è modo di invertire nè di fermare il declino cognitivo del MA; stiamo solo ora vedendo un percorso promettente per rallentarlo. Sembrava alla nostra portata lo scorso marzo, quando è stata fermata la ricerca sul tanto reclamizzato farmaco aducanumab, dopo che tre prove simultanee hanno mostrato di essere inefficaci. Ma in ottobre, la fortuna è girata, con l'annuncio a sorpresa che ulteriori analisi su uno degli esperimenti hanno rivelato che il farmaco potrebbe effettivamente essere efficace, almeno a dosi più elevate. Così l'aducanumab è di nuovo in gioco, e con esso arriva una nuova speranza.
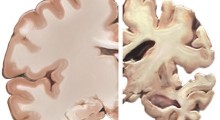
La scienza del MA e della demenza è un campo relativamente giovane. Anche se il MA è stato identificato per la prima volta un secolo fa, per decenni è rimasto una scatola nera, che non offriva indizi sui meccanismi alla base dei suoi sintomi devastanti.
Poi, 40 anni fa, gli scienziati hanno scoperto l'amiloide-beta, una proteina che sospettavano contribuisse alla morte delle cellule cerebrali nel MA. Una volta che è stata trovata la connessione potenziale, gli investigatori hanno avuto almeno una direzione per il loro lavoro, e il finanziamento nella ricerca della malattia cominciò sul serio.
La ricerca incentrata sull'amiloide-beta, tuttavia, non ha avuto i risultati che molti avevano sperato. Molti degli esperimenti di ultima fase dei farmaci, che hanno riferito risultati negativi degli ultimi anni, erano test di trattamenti che puntavano la proteina. C'è un lato positivo, però: gran parte della conoscenza che abbiamo acquisito su altri trattamenti potenziali, e come condurre correttamente gli studi clinici nelle persone con, e a rischio di, MA, è derivata da studi che, con le metriche standard, sarebbero considerati fallimentari.
I ricercatori stanno ancora cercando di capire il ruolo dell'amiloide-beta nel MA, ma esplorano anche nuovi potenziali obiettivi di trattamento che vanno dall'infiammazione del cervello al microbioma intestinale. Si è scoperto che le cellule staminali del midollo osseo sono efficaci a combattere l'infiammazione, ed è ora in corso la ricerca per capire se possono fare lo stesso quando introdotte nel cervello.
La nostra comprensione del ruolo del microbioma intestinale nel MA è nella sua infanzia, ma, grazie alle prime ricerche concentrate sull'amiloide-beta, ora sappiamo che i lipidi e altre sostanze chimiche digestive finiscono nel cervello, il che significa che potrebbero essere manipolate microbiologicamente come approccio di trattamento.
Ricerche preliminari hanno portato anche a nuove tecnologie per la diagnosi precoce. Dieci anni fa, un esame del sangue per il MA era un pio desiderio. Oggi, sappiamo che ci sono più di una dozzina di diversi tipi di marcatori del sangue che segnalano il MA, che potrebbero essere rilevabili. Diagnosi precoce può significare trattare prima, almeno quando saranno disponibili dei trattamenti efficaci.
Anche prima di quel momento, la diagnosi precoce può significare un rapido avvio di cambiamenti allo stile di vita che possono rallentare l'insorgenza dei sintomi. Questi sono solo alcuni elementi del vasto spettro di ricerche in corso. Pochi mesi fa, quasi 6.000 ricercatori di demenza hanno presentato un numero record di studi scientifici alla Conferenza Internazionale dell'Alzheimer's Association.
Storicamente, una sfida enorme per la ricerca nelle malattie complesse come l'Alzheimer è stata che una scienza precoce promettente può spesso rimanere bloccata in una sorta di limbo, chiamato all'interno della comunità scientifica “valle della morte”, lo spartiacque tra i primi passi nel campo della ricerca e i test clinici umani. La causa di tale divisione in questo caso è semplice: il denaro. Sforzi di ricerca ad alto rendimento, alto rischio e potenzialmente promettenti, spesso restano in stallo perché sono troppo innovativi o troppo rischiosi da supportare per il governo o per le aziende farmaceutiche.
Il finanziamento delle no-profit e del settore privato può e deve avere un ruolo fondamentale nel colmare l'attuale divario. La terapia CAR-T, che usa un recettore delle cellule T geneticamente modificato per aiutare a combattere il linfoma non-Hodgkin, è un esempio di un trattamento che ce l'ha fatta a uscire dalla valle della morte, grazie ai finanziamenti del settore privato/no-profit. I trattamenti per il MA potrebbero essere un altro.
Lavorando con il filantropo Mikey Hoag di San Francisco, abbiamo creato il programma di finanziamento della ricerca Alzheimer’s Association’s Part the Cloud. In soli sette anni, questa iniziativa ha fornito $ 30 milioni in borse di studio a 39 progetti di ricerca innovativi che hanno aperto nuovi percorsi di scoperta, dalla neuroinfiammazione all'energia cerebrale, al metabolismo.
Ancora più importante, i nostri borsisti hanno ottenuto finanziamenti aggiuntivi per un totale superiore a 259 milioni di $ dai National Institutes of Health, dal National Institute on Aging, da società di venture capital e da altre fonti. Tutto questo è una manna finanziaria in un campo di ricerca che è da sempre sottofinanziato.
Quando sono stati fatti grandi investimenti nella ricerca in altre malattie come il CAR-T o, quella più famosa sui farmaci antiretrovirali per l'infezione HIV, si sono aperte porte terapeutiche e si sono salvate vite. In agosto 2019, la FDA era sufficientemente impressionata dal risultato del CAR-T da concedere alla procedura lo stato di 'terapia innovativa', destinata ad accelerare lo sviluppo di farmaci o trattamenti che si mostrano particolarmente promettenti. La sovvenzione di ricerca di $ 9 milioni del California Institute for Regenerative Medicine è stato solo uno dei risultati del nuovo status del trattamento. Part the Cloud spera di sovralimentare trattamenti e terapie di MA in modo simile.
Siamo sull'orlo di qualcosa di veramente trasformazionale. Il primo superstite del MA potrebbe essere uno che legge questo articolo ora. Non è una questione di se, è una questione di quando.
Fonte: Maria C. Carrillo su Time (> English text) - Traduzione di Franco Pellizzari.
Copyright: Tutti i diritti di eventuali testi o marchi citati nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer onlus di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.






 Associazione Alzheimer OdV
Associazione Alzheimer OdV