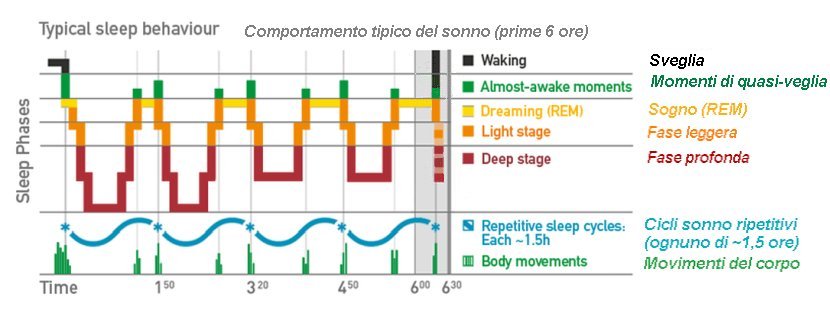
Fissare il soffitto mentre l'orologio mostra le 3 di mattina non mina solo l'energia il giorno dopo. Uno studio grande e di lunga data (vedi rif.) sugli anziani ha ora collegato l'insonnia cronica ai cambiamenti all'interno del cervello che preparano alla demenza. Ricercatori, della Mayo Clinic di Rochester (Minnesota/USA), hanno seguito 2.750 persone over-50 per una media di 5,5 anni.
Ogni anno i volontari hanno eseguito test di memoria dettagliati e molti hanno avuto anche scansioni cerebrali per misurare due marcatori rivelatori di futuri problemi cognitivi: l'accumulo di placche amiloidi e piccoli punti di danno nella sostanza bianca del cervello, le iperintensità della sostanza bianca.
I partecipanti sono stati classificati come insonnia cronica se le loro cartelle cliniche contenevano almeno due diagnosi di insonnia a un mese di distanza, una definizione che ha riguardato il 16% del campione. Rispetto alle persone che dormivano profondamente, quelle con insonnia cronica hanno avuto un calo più rapido della memoria e del pensiero e avevano il 40% in più di probabilità di sviluppare lieve compromissione cognitiva o demenza durante il periodo di studio.
Quando la squadra ha approfondito, ha visto che l'insonnia abbinata a un sonno più breve del solito era particolarmente dannosa. Questi individui che dormivano male avevano prestazioni come avere avuto 4 anni in più alla prima valutazione e hanno mostrato livelli più elevati di placche amiloidi e danni alla materia bianca. Al contrario, gli insonni che hanno affermato di dormire più del solito, forse perché i loro problemi di sonno erano stati ridotti, avevano meno danni da materia bianca rispetto alla media.
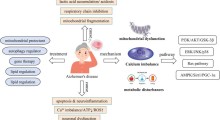
Perché contano le placche amiloidi e il danno dei vasi sanguigni? Il morbo di Alzheimer (MA) non è guidato solo dall'amiloide. Gli studi mostrano sempre più che anche i piccoli vasi sanguigni intasati, o che perdono, accelerano il declino cognitivo e i due stati patologici possono ingrandirsi a vicenda. L'iperintensità della materia bianca interrompe il cablaggio che trasporta messaggi tra le regioni cerebrali, mentre l'amiloide inceppa i neuroni stessi. Trovare livelli più alti di entrambi nelle persone con insonnia cronica rafforza l'idea che il sonno scarso possa spingere il cervello verso un doppio danno.
I modelli dello studio hanno confermato l'effetto ben noto di essere portatori della variante ApoE4, il fattore di rischio genetico più forte e comune del MA ad esordio tardivo. I portatori hanno declinato più rapidamente dei non portatori e l'effetto dell'insonnia era abbastanza grande da essere paragonabile all'effetto di avere il gene. Gli scienziati sospettano che l'ApoE4 amplifichi il danno delle notti insonni rallentando l'eliminazione di amiloide durante la notte e rendendo i vasi sanguigni più vulnerabili all'infiammazione.
Nel loro insieme, questi risultati aumentano il corpo crescente di ricerche, dai dipendenti pubblici di mezza età nel Regno Unito, agli studi di comunità in Cina e negli Stati Uniti, che dimostrano che la qualità del nostro sonno in mezza età e oltre, è legato strettamente alla qualità del nostro pensiero in seguito. L'insonnia cronica sembra accelerare la traiettoria verso la demenza, attraverso diversi percorsi: aumentando l'amiloide, erodendo la sostanza bianca e probabilmente aumentando anche i livelli di pressione sanguigna e zucchero nel sangue.
Ciò indicherebbe un ovvio passo successivo, ma l'evidenza è mista. I ricercatori della Mayo Clinic non hanno riscontrato alcun chiaro beneficio, o danno, dai sonniferi che i suoi partecipanti stavano assumendo. Esperimenti su farmaci più recenti come i bloccanti dell'orexina hanno accennato a riduzioni delle proteine correlate al MA nel liquido spinale, ma questi studi sono piccoli e a breve termine.
La terapia cognitiva comportamentale per l'insonnia, di persona o da remoto, rimane il trattamento standard e migliora il sonno in circa il 70% dei pazienti. Che protegga anche il cervello non è ancora dimostrato, sebbene un piccolo studio nelle persone con lieve compromissione cognitiva abbia mostrato una funzione esecutiva più nitida dopo questo tipo di terapia di conversazione.
Quindi è improbabile che la relazione sia semplice come "tratta l'insonnia, evita la demenza". Il sonno scadente spesso coesiste con depressione, ansia, dolore cronico e apnea del sonno, tutti in grado da soli di danneggiare il cervello. Svelare quale pezzo del puzzle puntare, e quando, richiederà studi a lungo termine rigorosamente progettati.
La prevenzione inizia presto
I partecipanti allo studio della Mayo Clinic avevano mediamente 70 anni all'inizio dello studio, ma altre ricerche hanno dimostrato che dormire abitualmente meno di 6 ore a notte tra 50 e 60 anni è già collegato a un rischio di demenza più elevato due decenni dopo. Ciò suggerisce che gli sforzi di prevenzione non dovrebbero aspettare la pensione. Tenere d'occhio il sonno dalla mezza età, insieme alla pressione sanguigna, al colesterolo e all'esercizio fisico, è una strategia sensata per la salute del cervello.
Le notti insonni sono più che un fastidio. L'insonnia cronica sembra accelerare sia l'accumulo di amiloide che il danno silenzioso dei vasi sanguigni, spingendo il cervello verso il declino cognitivo, specialmente nei portatori del gene ApoE4 ad alto rischio. Il sonno di buona qualità sta emergendo come uno dei pilastri modificabili della salute del cervello, ma gli scienziati stanno ancora studiando se la correzione dell'insonnia può davvero evitare la demenza e in quale fase della vita gli interventi avranno il massimo profitto.
Fonte: Timothy Hearn (docente di bioinformatica, Anglia Ruskin University) in The Conversation (> English) - Traduzione di Franco Pellizzari.
Riferimenti: DZ Carvalho et al. Associations of Chronic Insomnia, Longitudinal Cognitive Outcomes, ... Neurology, 2025, DOI
Copyright: Tutti i diritti di testi o marchi inclusi nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer OdV di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.





 Associazione Alzheimer OdV
Associazione Alzheimer OdV