 L'antitesi della solitudine: due amici aspettano fuori da un ristorante di Mystic / Connecticut, per la pancetta mattutina.
L'antitesi della solitudine: due amici aspettano fuori da un ristorante di Mystic / Connecticut, per la pancetta mattutina.
La depressione e la solitudine sono comuni tra le persone con demenza, incluso il morbo di Alzheimer (MA), e uno studio pubblicato su Neurology suggerisce che la solitudine può realmente aumentare la possibilità di contrarre la demenza. Questa è un'analisi retrospettiva dei dati raccolti dallo studio Framingham dal 1948 al 2018.
Al basale, i 2.038 partecipanti erano privi di demenza e la loro solitudine è stata rilevata attraverso una domanda da una scala di valutazione della depressione: è stato loro chiesto quanti giorni si erano sentiti soli nella settimana precedente. I partecipanti sono stati classificati come soli (3-7 giorni) o non soli (0-2 giorni).
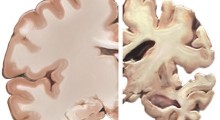
Dieci anni dopo, quelli del gruppo di soli avevano una probabilità 1,5 volte di più di avere demenza rispetto a quelli che si erano auto-valutati non soli al basale. In più, tra coloro che non avevano ancora la demenza dopo 10 anni, i partecipanti che si erano auto-valutati come soli avevano maggiori probabilità di avere una funzione esecutiva più scadente (associata al danno prefrontale), un volume minore della corteccia cerebrale e più danni alla materia bianca cerebrale nonostante nei test cognitivi per la demenza il punteggio fosse nella gamma normale.
I risultati sono stati interpretati come conferma dell'ipotesi che la solitudine può essere un motore della patologia della demenza, aumentando il rischio di sua insorgenza. Tuttavia, gli autori hanno ammesso che potrebbe esserci un'altra spiegazione: la solitudine potrebbe essere un primo sintomo di demenza, che magari insorge anni prima dell'inizio dei problemi cognitivi. Sentivano però che ciò era relativamente improbabile dato l'intervallo di 10 anni tra l'inizio della solitudine e la diagnosi di demenza.
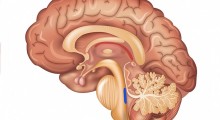
Non sono d'accordo. Penso che entrambe le ipotesi siano plausibili, e forse entrambe sono corrette, almeno per il MA. La chiave qui è capire che la patologia di MA nel cervello, le placche amiloidi e i grovigli neurofibrillari, possono iniziare a formarsi fino a 20 anni prima che vi sia un deterioramento cognitivo. La perdita della capacità di annusare è quasi universale nel MA e spesso inizia anni prima della compromissione cognitiva. In effetti, la patologia di MA si vede per la prima volta nei centri olfattivi nel cervello, seguita dall'ippocampo e da altre aree di elaborazione della memoria.
Anche la corteccia prefrontale è sito iniziale di deposizione di amiloide-beta. Questa area del cervello è coinvolta nella funzione esecutiva: fare piani e prendere decisioni, esprimere personalità e moderare il comportamento sociale. Il danno alla corteccia prefrontale si traduce spesso in apatia, un sintomo precoce del MA. Ad esempio, la scansione di PET amiloide del mio cervello nell'ambito di uno studio di ricerca nel 2015 mostra quantità moderate di amiloide nella corteccia prefrontale e in due centri olfattivi, la corteccia piriforme e la corteccia orbitofrontale mesiale.
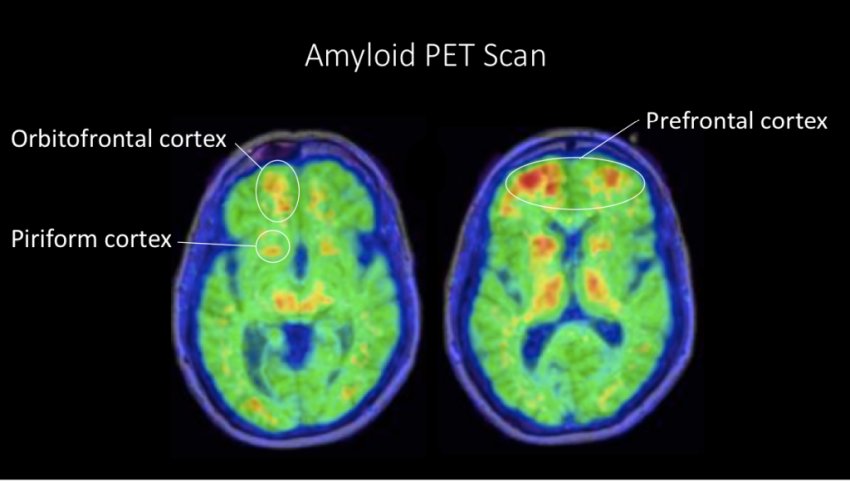
In quel momento i miei test cognitivi erano ancora nella gamma normale, ma avevo iniziato a perdere il senso dell'olfatto quasi dieci anni prima e le mie capacità di fare piani e socializzare erano già influenzate. Il mio punto è questo: la perdita del senso dell'olfatto è un sintomo precoce e non specifico del MA. Può iniziare molti anni prima che ci sia un danno cognitivo. Anche la deposizione di amiloide nella corteccia prefrontale può causare cambiamenti precoci della personalità, come l'apatia, prima che vi sia un cambiamento cognitivo.
Penso che sia del tutto possibile che la solitudine sia un altro sintomo precoce e non specifico di MA. Forse la solitudine potrebbe anche predisporre alla demenza come proposto in questo studio. Non conosciamo ancora la risposta. Perché è importante? Sta diventando sempre più evidente che il nostro primo successo con il trattamento del MA arriverà nelle prime fasi, prima che la compromissione cognitiva e la morte delle cellule nervose nel cervello siano progredite. Sarà difficile identificare queste persone che si trovano sulla traiettoria del MA, ma che non hanno ancora problemi cognitivi.
Potrebbe essere possibile combinare alcuni di questi sintomi non specifici e che precedono il deterioramento cognitivo (perdita di odore, problemi di personalità e di apatia), con i rischi di storia familiare e marcatori genetici noti per identificare coloro che potrebbero beneficiare di test più precisi con biomarcatori nel sangue. L'identificazione precoce del MA prima dell'inizio della compromissione cognitiva è controversa, ma potrebbe essere necessaria per un trattamento riuscito.
Fonte: Daniel Gibbs in A Tattoo On My Brain (> English) - Traduzione di Franco Pellizzari.
L'autore: "Sono un neurologo in pensione con la malattia di Alzheimer in fase iniziale. Mi sono preso cura di molti pazienti con Alzheimer e altre demenze nei 25 anni di pratica di neurologia generale a Portland, in Oregon. Ho scritto delle mie esperienze con Alzheimer da due prospettive, paziente e medico, nel libro A Tattoo On My Brain: A Neurologist’s Personal Battle against Alzheimer’s Disease (un tatuaggio sul mio cervello: la battaglia personale di un neurologo contro l'Alzheimer), edito da Cambridge University Press".
Copyright: Tutti i diritti di testi o marchi inclusi nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer OdV di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.







 Associazione Alzheimer OdV
Associazione Alzheimer OdV