 Image by katemangostar on freepik
Image by katemangostar on freepik
Le donne hanno maggiori probabilità degli uomini di ricevere una diagnosi di demenza. Sebbene i ricercatori abbiano una certa idea dei fattori che aumentano il rischio, non è ancora del tutto chiaro il motivo per cui ciò accade. Ma uno studio recente suggerisce che la menopausa potrebbe avere un ruolo chiave nell’aumento di vulnerabilità al morbo di Alzheimer (MA), la forma più comune di demenza.
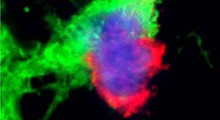
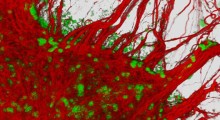
I ricercatori dell’Università di Cambridge hanno analizzato le scansioni cerebrali di quasi 125.000 donne, scoprendo che la menopausa è associata a riduzioni misurabili della materia grigia (aree del cervello in cui le informazioni vengono elaborate e analizzate) e identificando riduzioni di volume nelle regioni cerebrali coinvolte nella memoria, nelle emozioni, nell’attenzione e nel processo decisionale. Questi cambiamenti erano anche collegati a sonno più scarso, ad aumento di ansia e depressione e a tempi di reazione più lenti. E, importante, le regioni colpite si sovrappongono a quelle più vulnerabili nel MA.
Ciò non significa, tuttavia, che la menopausa causi la demenza. Ma suggerisce che la menopausa può rappresentare una transizione neurologica critica, che può influenzare le traiettorie di salute del cervello per anni o addirittura decenni dopo. Questi risultati hanno messo a fuoco l’influenza del sesso biologico sulla salute del cervello e potrebbero anche avvicinarci a capire il motivo per cui le donne non sono maggiormente a rischio solo di MA, ma anche di una serie di altre condizioni neurologiche, tra cui la sclerosi multipla e la depressione.
Fattori che influenzano il rischio di demenza nelle donne
Sebbene le donne corrano un rischio maggiore di demenza, il loro cervello spesso mostra una notevole resilienza. Per gran parte della vita, le donne tendono a superare gli uomini in determinati compiti di memoria verbale e spesso mostrano una maggiore resistenza al declino cognitivo precoce. Ma questa resilienza potrebbe essere un’arma a doppio taglio, mascherando più a lungo i cambiamenti cerebrali sottostanti.
Nel MA, le donne spesso mostrano meno sintomi nella fase iniziale, nonostante l’accumulo di segni della malattia nel cervello, ma quando questi sintomi emergono, il declino può apparire più rapido e drammatico, in parte perché il cervello sta già compensando i danni da anni. Esistono molte altre differenze sociali e biologiche cruciali tra uomini e donne che potrebbero anche spiegare perché gli esiti sulla salute del cervello possono variare in modo così ampio.
La riserva cognitiva, per esempio. Si tratta della capacità del cervello di adattarsi e mantenere un certo livello di funzionalità, anche di fronte a danni (compresi quelli causati dalla demenza e dal MA). L’istruzione, il lavoro intellettualmente impegnativo, l’attività fisica e sociale e l’apprendimento permanente contribuiscono a costruire la riserva cognitiva, che non è modellata solo dalla biologia, ma anche dalle realtà sociali. Molte donne, ad esempio, hanno percorso scolastico interrotto, stress cronico o accesso limitato all’assistenza sanitaria.
Questi fattori possono erodere silenziosamente la riserva cognitiva nel tempo, anche mentre le donne continuano a funzionare ad un livello elevato. Allo stesso tempo, reti sociali forti, intelligenza emotiva e adattabilità, qualità spesso rafforzate nelle donne, possono aumentare la resilienza e ritardare la comparsa dei sintomi. Un altro fattore chiave nel rischio di demenza risiede nelle differenze di funzione immunitaria tra i sessi. Le donne generalmente hanno risposte immunitarie più forti rispetto agli uomini.
Sebbene ciò protegga dalle infezioni, può anche aumentare la vulnerabilità alle condizioni autoimmuni (dove il sistema immunitario diventa iperattivo). La risposta immunitaria può diventare particolarmente iperattiva quando le donne invecchiano o durante i periodi di cambiamento ormonale, e questa maggiore attività immunitaria si estende al cervello. La neuroinfiammazione cronica, spesso causata da un sistema immunitario disregolato, è sempre più riconosciuta come un fattore che contribuisce al MA, così come alla sclerosi multipla e ai disturbi dell’umore. Una attivazione immunitaria più forte nelle donne può quindi aumentare il rischio di alcune condizioni cerebrali, specialmente durante i periodi di instabilità ormonale, come la menopausa.
Anche i cromosomi contano. Le donne hanno due cromosomi X, mentre gli uomini nella maggior parte dei casi ne hanno uno X e uno Y. Molti geni legati al sistema immunitario si trovano sul cromosoma X. Ma alcuni di questi geni riescono a sfuggire al normale processo che spegne la loro attività nelle donne. Ciò può portare a una maggiore espressione del sistema immunitario e dei geni infiammatori, aumentando potenzialmente la suscettibilità ai disturbi autoimmuni e neuroinfiammatori.
Il legame con la menopausa
Una delle scoperte più importanti del recente studio di Cambridge riguarda il metabolismo cerebrale. Il cervello è un organo assetato di energia; usa principalmente glucosio (zucchero) come fonte principale di energia. Gli estrogeni hanno un ruolo significativo nel modo in cui le cellule cerebrali usano il glucosio: aiutano le cellule cerebrali a usare il glucosio in modo efficiente, supportando l’energia necessaria per il pensiero e la memoria.
Ma quando i livelli di estrogeni diminuiscono durante la menopausa, il cervello può diventare meno efficiente nel generare energia dal glucosio. Ciò può creare un deficit energetico lieve e cronico nelle regioni vulnerabili del cervello, e, nel tempo, questo stress metabolico può aumentare la suscettibilità ai processi legati al MA. Questo aspetto metabolico potrebbe anche aiutare a spiegare perché sintomi come confusione mentale, stanchezza, cambiamenti di umore e disturbi del sonno sono comuni durante la menopausa.
Offre anche un possibile ponte biologico tra la menopausa e le condizioni neurologiche della tarda età, compreso il MA. Questa malattia e altri disturbi cerebrali si sviluppano in condizioni biologiche diverse nelle donne e negli uomini. Gli studi sulla salute del cervello, così come i test, i trattamenti e le strategie di prevenzione, devono riflettere questa realtà. Fattori come ormoni, metabolismo, stile di vita e funzione immunitaria non influenzano solo il modo in cui si sviluppano il MA e altri disturbi cerebrali, ma anche come interagiscono e si influenzano a vicenda.
Ma per decenni, la ricerca ha ignorato le donne, e gli studi che indagavano le questioni femminili erano sottofinanziati. Studi clinici sulla salute del cervello non hanno nemmeno riconosciuto il sesso come un potenziale fattore modificante. Alcuni studi hanno escluso completamente le donne, con particolare attenzione a quelle in peri e post-menopausa. Di conseguenza, molti dei trattamenti disponibili (compresi quelli che rallentano la demenza) vengono sviluppati e prescritti senza considerare come i cambiamenti ormonali possono alterare il metabolismo dei farmaci.
Il risultato è un sistema sanitario scarsamente attrezzato per riconoscere i primi cambiamenti cerebrali nelle donne o per intervenire nel momento più efficace. Tutto ciò che sappiamo attualmente punta verso un messaggio importante: il cervello delle donne è complesso, adattivo e modellato da forze (come le transizioni ormonali nel corso della vita) che la medicina sta solo iniziando a riconoscere. Riconoscere sia i rischi che le donne devono affrontare, sia la resilienza che portano con sé, è il primo passo verso una cura del cervello più equa ed efficace.
Fonte: Eleftheria Kodosaki (ricercatrice in neuroimmunologia) e Amanda Heslegrave (ricercatrice in neurodegenerazione), UCL
Pubblicato su The Conversation (> English) - Traduzione di Franco Pellizzari.
Copyright: Tutti i diritti di testi o marchi inclusi nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer OdV di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.







 Associazione Alzheimer OdV
Associazione Alzheimer OdV