Man mano che la ricerca si accumula, abbiamo sempre più prove dell'importanza di dormire bene la notte. E non solo una buona notte di sonno, ma di un sonno di qualità regolare, giorno dopo giorno. Noi umani siamo abbastanza bravi a superare notti tempestose occasionali o anche poche notti di sonno scadente e in genere possiamo compensare la perdita con molte notti di buon sonno.
Ma la perdita di sonno di routine è un problema molto più grande. Di seguito sono riportati alcune scoperte recenti degne di nota sugli effetti della perdita di sonno. Ma prima, è importante che siamo consapevoli della differenza tra privazione del sonno e insonnia.
Per insonnia, intendo una difficoltà a cadere e/o restare addormentati e di avere un tempo adeguato per dormire. Questa difficoltà si traduce in sintomi diurni come irritabilità o problemi di memoria. Sappiamo che il problema dell'insonnia è la sovra-eccitazione, non essere in grado di rilassarsi sufficientemente per addormentarsi, o di essere eccitati quando ci si sveglia durante la notte, per cui diventa difficile riaddormentarsi, forse per il resto della notte.
La sovra-eccitazione può avere molte cause, ma la più frequente è l'eccessiva attività mentale notturna. Questo pensare notturno non deve essere tale da provocare angoscia, può anche essere solo eccessivo. Rivedere gli eventi del giorno più e più volte può rendere impossibile addormentarsi, anche se quegli eventi non erano sconvolgenti o preoccupanti.
Molto spesso, le persone con insonnia trascorrono troppo tempo sveglie a letto e non passano abbastanza tempo a dormire. Di solito dormono abbastanza per funzionare durante il giorno. Ecco perché alcune delle tecniche comportamentali più efficaci per il trattamento dell'insonnia prevedono una riduzione del tempo a letto, anche se inizialmente potrebbe sembrare controproducente.
Tuttavia, diminuendo il tempo a letto e restando svegli di più, aumenta la durata del sonno e il sonno di solito arriva più rapidamente ed è più profondo. Questo sonno più profondo può anche eliminare le esperienze di risveglio che si verificano durante i periodi di sonno più leggero associati all'insonnia. Trascorrere meno tempo a letto per avere la stessa quantità di sonno riduce lo stress e la preoccupazione di non dormire e consolida il sonno in modo che sia più rinfrescante.
Quando le persone hanno un'agenda estremamente piena e impegnativa, forse a causa del lavoro e/o per gestire bambini piccoli, possono, su base regolare, non riuscire ad avere l'intera quantità di sonno di cui hanno bisogno. Quando si hanno regolarmente meno di 7 o 8 ore di sonno a notte, la strada è aperta per situazioni pericolose, come la sonnolenza alla guida e gli incidenti mortali che possono verificarsi.
La privazione del sonno è perciò diversa dall'insonnia. Le persone con insonnia di solito funzionano bene, ma possono sentirsi affaticate e irritabili, mentre le persone private del sonno sono a rischio di diventare pericolosamente sonnolenti.
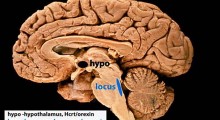
Di recente ho discusso l'impatto della demenza sul sonno. I pazienti con demenza spesso soffrono di insonnia, eccessiva sonnolenza diurna, ritmi circadiani alterati e movimento eccessivo durante la notte, come tirare calci e manifestare fisicamente i sogni. Ma che dire degli effetti della privazione del sonno sulla demenza?
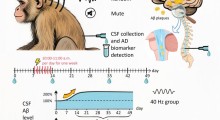
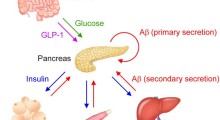
Uno studio recente di Holth et al (2019) ha affrontato questo problema come correlato al morbo di Alzheimer (MA). Ha esaminato l'impatto della privazione del sonno sulla presenza e diffusione di amiloide-beta (i peptidi che formano le placche presenti nel cervello dei pazienti di MA) e tau (una proteina prodotta nelle cellule cerebrali che può diventare difettosa e venire rilasciata nello spazio intercellulare attorno ai neuroni).
L'evidenza indica che il MA inizia dall'aggregazione dell'amiloide-beta e l'accumulo di tau sembra poi guidare la neurodegenerazione. Si è scoperto che la privazione del sonno, nei topi, aumentava notevolmente la presenza e la diffusione di tau (prodotta nel citoplasma dei neuroni e rilasciato nello spazio intercellulare tra di loro). Questo aumenta durante la veglia, quando l'attività cellulare è maggiore e si alza ulteriormente quando le cellule sono messe in difficoltà dalla privazione del sonno.
Ricerche precedenti di questo gruppo avevano dimostrato che questo effetto c'è anche negli esseri umani, usando pazienti il cui liquido cerebrospinale è monitorato con prelievi lombari. Una notte di privazione del sonno causa un aumento del 30% di amiloide-beta e un aumento di oltre il 50% di tau. Nel presente studio, è stato dimostrato che la privazione del sonno aumenta la diffusione di tau nel cervello dei topi.
La diffusione patologica di tau attraverso i circuiti neurali nel cervello è correlata con la progressiva perdita di sinapsi, l'aumento della disfunzione neuronale e una maggiore gravità dei sintomi cognitivi e motori (Nobel & Spires-Jones, 2019). Molto probabilmente c'è un processo bidirezionale significativo in cui il sonno scadente contribuisce all'accumulo di tau, che a sua volta contribuisce ai processi neuronali che producono un sonno scadente.
Saranno necessarie ulteriori ricerche con metodi di scansione avanzati per esplorare più approfonditamente questa relazione. Nobel & Spiers-Jones (2019) notano anche che, mentre l'aumento di tau a causa della privazione del sonno è correlato all'aumento dell'attività cellulare, è tuttora sconosciuto l'esatto meccanismo. Ad esempio, si è scoperto che il lavorio che aumenta l'attività cerebrale, come l'apprendimento di una nuova lingua o l'esercizio fisico, sembrano in realtà offrire protezione dal MA.
È possibile che il danno sia correlato all'attività cerebrale che avviene in assenza di stimolazione esterna. È stato inoltre dimostrato che gli aggregati tossici vengono eliminati durante il sonno, a indicare che il sonno fornisce benefici, mentre la privazione del sonno contribuisce ai processi negativi nel cervello.
Nobel e Spiers-Jones (2019) suggeriscono che per le persone a rischio di demenza, i trattamenti per migliorare il sonno possono essere molto promettenti. Sono pienamente d'accordo con la loro affermazione che "il miglior consiglio per tutti è di fare tutto il possibile per mantenere un sano equilibrio di vita, dormire bene e impegnarsi in attività fisica, per mantenere sani sia il corpo che la mente".
Fonte: John Cline PhD, psicologo clinico, fellow dell'American Academy of Sleep Medicine e professore clinico alla Yale University.
Pubblicato su Psychology Today (> English text) - Traduzione di Franco Pellizzari.
Referenze:
- Holth, J.K., Fritschi, SK, Wang, C., Pedersen, N.P., Cirrito, J.R., Mahan, T.E., Finn, M.B., Manis, M.,Geerling, J.C., Fuller, P.M., Lucey, B.P., &. Holtzman, D.M., (2019). The sleep-wake cycle regulates brain interstitial fluid tau in mice and CSF tau in humans. Science, 22 Feb 2019, 363(6429), p. 880–884.
- Nobel, W. & Spires-Jones, T.L., (2019). Sleep well to slow Alszheimer’s progression? Science, 22 Feb 2019, 363(6429), p. 813–814.
Copyright: Tutti i diritti di eventuali testi o marchi citati nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non rappresenta necessariamente l'opinione dell'Associazione Alzheimer onlus di Riese Pio X ma solo quella dell'autore citato come "Fonte". I siti terzi raggiungibili da eventuali collegamenti contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.








 Associazione Alzheimer OdV
Associazione Alzheimer OdV