L'opinione dei medici americani, dal loro sito.
Generalmente, l'Alzheimer è diagnosticato solo dopo che i pazienti sono giunti a livelli importanti di deficit cognitivo che si traduce in seri problemi nel funzionamento quotidiano. Ma i cambiamenti del cervello che danno luogo a disturbi cognitivi, iniano anni, se non decenni, prima che i pazienti diventino sintomatici. Quindi, non avrebbe senso cercare di diagnosticare il morbo di Alzheimer in pazienti che hanno i cambiamenti del cervello, prima che abbiano sintomi clinici?
La risposta sarebbe sì, se sono soddisfatte due condizioni. In primo luogo, c'è bisogno di metodi per prevedere con precisione chi potrà avere la malattia. In secondo luogo, ci deve essere motivo di ritenere che la diagnosi precoce aiuterà il paziente. Fondamentalmente, questo significa cure per prevenire o rallentare lo sviluppo della malattia di Alzheimer. Non una di queste condizioni è attualmente soddisfatta.
Molte persone che hanno i primi segni di lesioni cerebrali o neurologici ritenuti propri dell'Alzheimer non svilupperanno mai la malattia. In realtà, è ben noto che un numero considerevole di persone le cui autopsie del cervello dopo la morte suggerirebbero la diagnosi di Alzheimer, non hanno mostrato segni della malattia durante la vita. E non ci sono trattamenti conosciuti per prevenire lo sviluppo del morbo di Alzheimer.
Questa premessa è interessante alla luce del recente rilascio di linee guida del National Institute on Aging e dell'Alzheimer's Association con nuovi criteri per la diagnosi della malattia. Il rilascio di queste linee guida ha subito creato polemiche. La controversia è stata in gran parte correlata a suggerimenti per due nuove categorie diagnostiche con l'etichetta di Alzheimer. Oltre alla malattia di Alzheimer, le nuove categorie sono l'MCI (Mild Cognitive Impairment, Disturbo Cognitivo lieve) a causa dell'Alzheimer, e l'Alzheimer Preclinico. Alcune notizie di stampa hanno suggerito che queste nuove categorie potrebbero raddoppiare o triplicare il numero di persone con una diagnosi di Alzheimer.
Ero un pò preoccupato quando ho letto le notizie di stampa. Non ero sicuro che l'aumento massiccio della diagnosi di Alzheimer fosse giustificato in questo momento, perché non vi è ragione di ritenere che i pazienti trarrebbero beneficio da queste diagnosi. La mia preoccupazione si è in realtà addolcita dopo la lettura del progetto di bilancio. Essi sono molto più misurati e accorti che gran parte della attenzione della stampa mi ha portato a credere. In particolare, la linea guida sull'Alzheimer Preclinico è molto misurato, riconoscendo limiti delle nostre conoscenze, e notano chiaramente che questa categoria diagnostica è soltanto per la ricerca.
Comunque ho ancora non poche preoccupazioni con questo attuale progetto, e speriamo gli orientamenti finali siano molto più misurati. Le mie preoccupazioni sono in due aree. In primo luogo, non siamo pronti per attaccare l'etichetta di Alzheimer a tali grandi gruppi di persone, sia per scopi clinici o di ricerca. In secondo luogo, le linee guida esprimono un'enfasi irrazionale sul valore dei "biomarcatori". Molti di questi biomarcatori sono procedure radiologiche estremamente costose, o test di laboratorio che richiedono un esame del liquido spinale (cioè, la puntura lombare). L'uso di questi test potrebbe aumentare notevolmente il costo delle cure, senza fornire benefici - e potrebbe avere conseguenze non volute di dirottare risorse da altri servizi che potrebbero davvero aiutare i pazienti.
Ecco alcuni brevi pensieri su ciascuna delle tre linee guida:
Criteri per la Demenza di Alzheimer. Mi piace molto questa linea guida perchè aggiorna i criteri diagnostici basati su concezioni recenti della malattia di Alzheimer. Attualmente, la diagnosi di Alzheimer si basa su un declino della funzione cognitiva abbastanza significativo da avere un impatto importante sul funzionamento quotidiano. La linea guida riconosce che la compromissione della memoria non è sempre il deficit primario cognitivo. Prevede la possibilità che il deficit primario può essere in altri settori come il ragionamento, il giudizio, i compiti visuo-spaziali, il linguaggio o la personalità. L'approccio ai biomarcatori in genere sembra ragionevole in questa linea guida. L'imaging (PET o RMN) o l'esame del liquor (proteina Tau) non sono necessari se vi è una storia documentata di declino cognitivo. I biomarcatori sono generalmente utilizzati per aiutare a stabilire la diagnosi, se non c'è una storia chiara di declino cognitivo. Questo può essere utile in casi selezionati, ma non sono sicuro che questo tipo di test sia giustificata nella generalità dei casi. La linea guida finale deve presentare le prove che questi biomarcatori sono sufficientemente predittivi da utilizzare per questo scopo. Si deve anche riconoscere che, seguire il paziente per un periodo di tempo in cui la traiettoria cognitiva non è chiara, può essere una valida alternativa all'ottenere i biomarcatori.
Criteri per "Disturbi Cognitivi Lievi a causa dell'Alzheimer. Il termine compromissione cognitiva lieve (MCI) si riferisce a pazienti che hanno prove di declino cognitivo maggiore dei cambiamenti cognitivi tipici legati all'età, ma non hanno disturbi nel funzionamento quotidiano. La distinzione fondamentale tra Alzheimer e MCI è molto importante. Quelli con MCI sono in grado di vivere autonomamente. Molti pazienti con MCI passano all'Alzheimer, ma molti altri non lo fanno. Queste linee guida oggi suggeriscono di etichettatura molti pazienti con MCI come aventi patologia di Alzheimer, e la strategia piuttosto intensa di prove per fare questa diagnosi. Mentre è senza dubbio vero che molti pazienti con MCI hanno patologia del cervello simile all'Alzheimer, non credo che dare a queste persone l'etichetta di Alzheimer sia attualmente giustificata.
Questa definizione ha un significato enorme per i pazienti. A mio parere, dovrebbe essere riservata a coloro che sono significativamente compromessi, non a quelli che hanno deficit cognitivi che non causano danni sufficientemente rilevanti da non diventare mai significativamente compromessi. Il suggerimento implicito che i pazienti con MCI devono essere sottoposti a prove diagnostiche per trovare i biomarker non è giustificato. Sulla base del nostro stato attuale delle conoscenze, quanto sarà di aiuto questo test ai pazienti? La nostra comprensione del valore prognostico di questi marcatori esige di essere molto più sviluppato prima che essi siano introdotti nella pratica clinica. Forse sarebbe meglio classificarli come criteri di ricerca preliminari, non pronti per la pratica clinica.
Un altro aspetto importante sono i costi potenzialmente enormi di misurare tutti questi biomarcatori, molti dei quali necessitano di elaborazione molto costosa o di valutazione di laboratorio. Sono questi costi giustificati senza alcuna prova che i pazienti avranno vantaggi da tutta questa valutazione? Invece di spendere tanti soldi per i test diagnostici, non sarebbe meglio usassimo queste risorse per fornire una migliore assistenza al paziente con Alzheimer e ai loro assistenti?
Criteri per l'Alzheimer Preclinico. Mentre ho trovato alcune notizie di stampa suggerire che stavamo andando a diagnosticare un gran numero di pazienti asintomatici con un allarmante "Alzheimer Preclinico", ho trovato la linea guida attuale più rassicurante. Questa linea guida è una recensione ben scritta di percorsi proposti che conduce dalla patologia cerebrale asintomatica all'Alzheimer. E' molto misurata, riconoscendo le limitazioni nelle prove attuali e notando che è richiesta molto più ricerca. È importante sottolineare che la linea guida è molto chiara nell'affermare che questa categoria deve essere utilizzata solo per scopi di ricerca.
Mi chiedo però se il termine, "Alzheimer Preclinico" sia appropriato. In particolare, trovo sfocata la distinzione tra rischio di malattia e la malattia preclinica. In sostanza, la linea guida suggerisce l'utilizzo di biomarcatori e di test clinici per identificare i pazienti asintomatici ad alto rischio di sviluppare l'Alzheimer. Credo che sarebbe meglio riferirsi a questi soggetti solo come ad alto rischio - allo stesso modo che identifichiamo le persone a più alto rischio per malattie cardiache, ma non ci riferiamo a loro come malati cardiaci preclinici.
Si spera che verrà il giorno in cui avremo cure per ridurre il rischio di Alzheimer nelle persone che stanno attualmente bene, ma ad alto rischio se non si interviene. Quel giorno non è ancora arrivato. Inoltre, non abbiamo ancora raggiunto il punto in cui possiamo identificare in modo affidabile chi avrà questa malattia.
Queste linee guida sono idonee dichiarazioni di fiducia in un giorno in cui possiamo fare di più per prevenire il morbo di Alzheimer. Ma le linee guida finali devono essere molto più prudenti, specialmente per quanto riguarda diagnosi e test eccessivi che potrebbero non essere sempre a vantaggio dei pazienti.
Kenneth Covinsky è un professore di medicina presso l'Università di California, San Francisco.
Fonte: KevinMd.com, 11 gennaio 2011


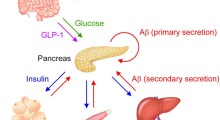



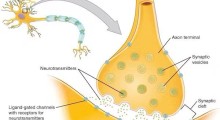
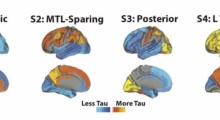
 Associazione Alzheimer OdV
Associazione Alzheimer OdV