Alcune persone letteralmente manifestano i loro sogni con gesti e comportamenti. Il loro corpo non subisce la paralisi normale che accompagna il sonno REM (Rapid Eye Movement - movimento rapido dell'occhio), la fase in gran parte associata ai sogni. Il loro corpo può scuotersi violentemente, mimando le scene che si sviluppano nella loro mente.
Questo stato di sogno spesso è un segno della futura insorgenza di problemi di salute più grandi.
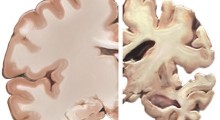
Degli studi hanno scoperto che più dell'80% delle persone con «disturbo del comportamento nel sonno REM» (RBD) svilupperà alcune malattie neurodegenerative come il Parkinson, l'atrofia multisistemica o la demenza a corpi di Lewy. Le autopsie di pazienti RBD hanno rivelato che nelle aree che regolano il sonno REM, nelle profondità nel cervello, si raggruppano ammassi di proteine, chiamati «aggregati alfa-sinucleina».
Anche quando la diagnosi sottostante non è RBD, le persone con malattie neurodegenerative soffrono di una vasta gamma di problemi legati al sonno, tipo insonnia, sonno interrotto e eccessiva sonnolenza diurna. I ricercatori hanno pensato per lungo tempo che tali disturbi fossero conseguenze, piuttosto che cause, di una patologia cerebrale: una diretta conseguenza della degenerazione delle regioni del sonno nel cervello, oppure effetti collaterali di un particolare regime di farmaci o di altri scatenanti.
Ma molti ora sospettano che il rapporto può essere più complesso. I disturbi del sonno spesso sono presenti prima, a volte decenni, dei sintomi che caratterizzano le varie malattie neurodegenerative. In effetti, diversi studi hanno trovato che l'entità dei disturbi del sonno prevede il successivo declino cognitivo o malattia.
In una revisione pubblicata su Science lo scorso mese, Erik Musiek e David Holtzman della Washington University di Saint Louis, hanno discusso l'evidenza di un legame tra il sonno e la neurodegenerazione e i meccanismi con cui la distruzione degli orologi corporei (ritmi circadiani) può influenzare malattie più tardi nella vita.
Pacemaker fuori uso
'Circadiano' deriva dal latino e significa 'circa un giorno'. Negli esseri umani il ciclo medio è di circa 24,2 ore. Due geni (CLOCK e BMAL1) producono proteine che si uniscono formando una struttura che si lega al DNA per controllare l'attività di altri geni. Questo orologio interno regola più o meno il 10 per cento dei circa 20.000 geni umani, orchestrando i ritmi del sonno, dei pranzi, della temperatura corporea, dei livelli ormonali e di altri processi. Tra i geni obiettivo ce ne sono tre della famiglia Period (PER1, PER2 e PER3) e due della famiglia Cryptochrome (CRY1 e CRY2), che producono le proteine che bloccano l'attività di CLOCK e BMAL1. Questo ciclo di controreazione provoca l'oscillazione nell'attività dei geni che guida i ritmi circadiani.
Quasi ogni cellula del corpo porta questo macchinario e, al di fuori del cervello, gli orologi cellulari controllano i processi circadiani locali, in particolare nel cuore e nel polmoni. Ma il centro del sistema circadiano è il «nucleo soprachiasmatico» (SCN), una regione delle dimensioni di una punta di spillo all'interno di una struttura più grande in profondità nel cervello chiamata «ipotalamo». Il SCN agisce come un pacemaker [fonte del ritmo] centrale, inviando segnali che mantengono sincronizzati tutti gli altri orologi. Esso controlla anche i livelli di melatonina e cortisolo, due ormoni importanti per il ciclo sonno-veglia. Il SCN riceve i segnali dal suo ambiente, il più importante dei quali è la luce del giorno, ricevuta dalle retine, che lo mantiene sincronizzato con il ciclo di 24 ore.
In uno studio pubblicato nel 2011, Kristine Yaffe della University of California di San Francisco, e colleghi, hanno raccolto i dati circadiani di 1.282 donne anziane sane usando l'actigrafia, che comporta il portare un sensore tipo orologio, che registra l'attività fisica. Hanno valutato le funzioni cognitive dei partecipanti cinque anni più tardi, e hanno scoperto che diverse misure di ritmi circadiani deteriorati avevano conferito rischi significativamente più elevati di lieve deterioramento cognitivo (che spesso presagisce l'Alzheimer) o di demenza reale.
Questo studio e la ricerca sulle RBD non sono sufficienti a dimostrare che i disturbi del sonno causano una neurodegenerazione. Le proteine legate a tale condizione iniziano ad accumularsi molti anni prima dei sintomi clinici, ed è ancora indeterminata la tempistica della loro formazione, in relazione alla comparsa dei disturbi del sonno. "La questione complessiva è quella di causa-ed-effetto", dice Michel Goedert, uno dei principali ricercatori sulle malattie neurodegenerative all'Università di Cambridge in Inghilterra.
Più rifiuti cellulari
La prova migliore della relazione causale deriva dalla ricerca di Alzheimer. Il gruppo di Holtzman ha pubblicato uno studio nel 2009 che ha scoperto che i livelli di amiloide-beta, il peptide che forma le placche di Alzheimer, sono più alti durante le ore di veglia, sia nel cervello di topo che nel liquido cerebrospinale umano. Il gruppo ha anche dimostrato che, privando i topi del sonno, aumentano i livelli di amiloide.
Anche l'infusione negli animali di orexina, un peptide prodotto nell'ipotalamo che promuove lo stato di veglia, ha aumentato l'amiloide, mentre l'iniezione di un farmaco che blocca l'orexina ha fatto diminuire i livelli di amiloide. Il team di Holtzman ha poi usato topi progettati per produrre una forma umana di una proteina che viene elaborata chimicamente per produrre amiloide-beta per studiare gli effetti sulla formazione della placca. Ha trovato che la privazione del sonno aumenta la formazione di placche, mentre il blocco dell'orexina diminuisce le placche. "Questa è la prima prova che mostra che, se si manipola il ciclo sonno/veglia, ciò potrebbe potenzialmente avere un ruolo nel causare una malattia neurodegenerativa", afferma Holtzman.
Gli studi hanno anche dimostrato che, quando i depositi amiloidi si accumulano sia negli animali che negli esseri umani, insorgono disturbi del sonno. In effetti può essere una strada a doppio senso: la neurodegenerazione potrebbe disturbare il sonno e il sonno disturbato può esacerbare la neurodegenerazione, un circolo vizioso. "In altre parole, se hai troppo poco sonno, ciò favorisce l'aggregazione proteica. Poi, una volta che insorge l'aggregazione, si dorme peggio", dice Holtzman.
Altri nel campo però sono più cauti. "Non riesco a vedere alcuna prova che la privazione del sonno possa causare l'aggregazione, ma potrebbe influenzare il tasso", dice Goedert.
La produzione di amiloide aumenta con l'attività neurale. E poiché il cervello è meno attivo durante il sonno a onde lente, i ricercatori hanno assunto che le fluttuazioni del peptide erano dovute a cambiamenti nell'attività cerebrale. Uno studio del 2013 ha presentato un altro meccanismo attraverso il quale il sonno può influenzare i livelli di amiloide. Maiken Nedergaard e colleghi dell'Università di Rochester hanno descritto quello che hanno chiamato «sistema glinfatico», che incanala il liquido cerebrospinale nel cervello e sciacqua fuori del cervello il liquido interstiziale, così come l'amiloide-beta. Hanno trovato un notevole aumento di volume del liquido interstiziale durante il sonno, con un conseguente aumento sostanziale del 'flusso glinfatico'. Essi hanno proposto "che la rottura di questo sistema di compensazione contribuisce alla deposizione di placca amiloide e alla progressione dell'Alzheimer". Hanno anche scoperto che l'amiloide-beta iniettata in cervelli di topo viene eliminata più velocemente dal cervello dei topi che dormono.
Non è una novità che i disturbi del sonno influenzano la salute, ma i cicli di sonno/veglia e l'orologio circadiano, anche se strettamente collegati, sono cose diverse, e sappiamo relativamente poco degli effetti della perturbazione dell'orologio circadiano sulla salute del cervello. Per studiare questa questione, Musiek e Holtzman, insieme a Garret Fitzgerald dell'Università della Pennsylvania, hanno progettato topi privi di geni-orologio cruciali. Hanno eliminato il BMAL1 dal cervello dei topi, ma solo nella corteccia e nell'ippocampo, risparmiando il SCN. Questo ha lasciato intatti i cicli di sonno/veglia mentre ha interrotto completamente l'ascesa e la caduta dell'attività dei geni-orologio nella maggior parte del cervello.
I topi hanno sviluppato gradualmente segni di patologia, compresa la perdita di sinapsi (i punti di connessione tra i neuroni), danni dei radicali liberi e segni di infiammazione. "Il topo prende una sorta di sindrome neuroinfiammatoria che è piuttosto sorprendente", dice Musiek. "I geni dell'orologio circadiano hanno chiaramente un qualche ruolo importante nel mantenere [sano] il cervello".
Il team ha visto anche una ridotta attività dei geni che difendono dai radicali liberi, suggerendo che la mancanza di questa protezione è una delle cause principali dei danni, secondo lo studio pubblicato nel 2013. Nella neurodegenerazione sono implicati i processi come i danni da radicali liberi, da infiammazione e altri. Essi possono anche influenzare ed essere influenzati dall'orologio circadiano, fornendo potenziali percorsi attraverso il quale i disturbi circadiani e la neurodegenerazione potrebbero influenzarsi l'un con l'altro. "Risolvere questi meccanismi è probabilmente il più importante passo successivo in questo campo", dice Holtzman.
Alcuni piccoli studi genetici hanno trovato delle mutazioni del gene-orologio che aumentano il rischio di Alzheimer e di Parkinson, ma questi risultati devono essere replicati in studi più grandi. "Il problema con i geni-orologio è che influenzano la suscettibilità a molte malattie, e forse non arriverai mai all'Alzheimer, perché avrai qualche altra malattia", dice Musiek. "L'influenza sul rischio potrebbe essere relativamente piccola, solo perché ci sono molti altri fattori, quindi potrebbe essere più difficile da trovare".
L'impatto dei ritmi circadiani sulla patologia neurodegenerativa si estende anche all'Huntington, che è causato da una mutazione in un singolo gene. Poiché ereditare una copia del gene garantisce che una persona svilupperà la corea di Huntington, i ricercatori sono in grado di studiare le persone che sanno che svilupperanno la malattia prima che queste persone mostrino i sintomi, e quindi ne tengono traccia nell'insorgenza e nella progressione. In uno studio pubblicato l'anno scorso, il neuroscienziato Alpar Lazar di Cambridge e i colleghi hanno scoperto che i portatori presintomatici della mutazione di Huntington avevano un sonno più frammentato rispetto ai controlli sani, e il grado di disturbo era collegato all'età e all'onere genetico. "Più qualcuno si avvicina all'insorgenza della malattia, più probabilità ha di avere un problema più grave di sonno", dice Lazar.
Un altro gruppo di Cambridge, guidato da Jennifer Morton, ha dimostrato che i topi di Huntington hanno ritmi circadiani sconvolti, compresa l'attività del gene-orologio che peggiora con la progressione della malattia. Essi hanno anche dimostrato che obbligare questi topi al sonno regolare, dando loro sedativi al momento di coricarsi e stimolanti per svegliarli, rallenta il declino cognitivo e restaura la normale attività del gene-orologio. Che questo valga per gli esseri umani resta da vedere, ma questi risultati suggeriscono che anche la semplice alterazione dei cicli sonno/veglia potrebbe rallentare la progressione della malattia.
Le possibili strategie di trattamento includono una serie di misure semplici: esposizione alla luce e imposizione dell'attività diurna (come esercizio fisico), con integratori di melatonina serali. Le combinazioni di queste opzioni sono già state testate con risultati alterni, e sono necessarie ulteriori ricerche. "Ogni clinica dovrebbe prendere in considerazione questi interventi non-farmaceutici come primo passo, e in secondo luogo valutare la loro efficacia", dice Lazar, "e poi prendere in considerazione i metodi farmaceutici esistenti come i bloccanti dell'orexina o altri sedativi".
Nessuna di queste ricerche afferma che la causa della neurodegenerazione risiede nei fattori circadiani. "Il sonno e le rotture circadiane possono essere considerate un fattore di rischio modificabile, come il colesterolo nelle malattie cardiache", spiega Musiek. "Se riuscissimo a ridurre il rischio e allontanare la malattia di qualche anno, ne risentirebbero milioni di persone in meno ogni anno".
Può anche essere possibile sviluppare farmaci che colpiscono direttamente l'orologio circadiano. "Piuttosto che dare alla gente pillole per dormire, [dovremmo dare] qualcosa che consente di sincronizzare i loro orologi a livello molecolare, questa è secondo noi una buona idea. Oppure possiamo accendere aspetti protettivi del macchinario dell'orologio in modo che proteggano il nostro cervello per tutto il tempo, non solo in determinate ore del giorno?", dice Musiek. "Puntare questi percorsi potrebbe essere la prossima generazione di terapie, oltre il semplice fare una buona notte di sonno".
Un farmaco ideale dovrebbe bilanciare eventuali effetti benefici contro la possibilità che una moltitudine di altri processi biologici possano virare di colpo. "Ci vorrà un po' per capire come migliorare in modo selettivo o sopprimere le funzioni del gene-orologio, e come tradurre questo in risultati favorevoli non intaccando altri risultati fisiologici", dice il neurologo Aleksandar Videnovic, uno specialista dei disturbi del movimento al Massachusetts General Hospital. "Bisogna stare molto attenti quando si manipola il sistema circadiano".
Per progredire, sono necessari ampi studi epidemiologici che determinano il rischio effettivo di malattie neurodegenerative associate ai disturbi del sonno. Questo potrebbe aiutare a identificare le persone nelle prime fasi del processo di malattia per testare nuove terapie. L'RBD è probabile che sia importante perché sembra condurre in modo affidabile a una specifica malattia. "Sarà senza dubbio la popolazione da studiare, perché è probabilmente troppo tardi fare qualcosa dopo che la malattia è diagnosticata", dice Videnovic. "Stanno rapidamente cominciando ad emergere terapie modificanti la malattia, e una volta che sono sviluppate è importante che siamo posizionati per studiarle in una popolazione con la maggiore probabilità di successo".
Il settore ha anche bisogno di determinare se il trattamento dei disturbi del sonno nei pazienti in fase iniziale può rallentare la progressione della malattia. "Non abbiamo i dati di intervento, ed è lì che dobbiamo essere", dice Allan Pack, esperto di genetica del sonno della University of Pennsylvania. Oltre a guadagnare più tempo, dice, puntare il sonno o l'orologio circadiano potrebbe anche aumentare gli effetti di altri farmaci in fase di sviluppo che mirano a eliminare la spazzatura cellulare.
"La visione nel campo ora è che bisogna seguire un approccio a più fronti", dice Musiek. "Non siamo arrivati per niente al punto in cui si lavora. Ma una volta che si lavora, si può iniziare a guardare alle terapie combinate". Un farmaco che tiene sincronizzati gli orologi molecolari potrebbe essere inserito in un cocktail di altre terapie per dare finalmente il trattamento alle malattie che resistono ostinatamente alla maggior parte degli interventi farmaceutici.
Fonte: Simon Makin in Scientific American (> English text) - Traduzione di Franco Pellizzari.
Riferimenti: Erik S. Musiek, David M. Holtzman. Mechanisms linking circadian clocks, sleep, and neurodegeneration. Science 25 Nov 2016:Vol. 354, Issue 6315, pp. 1004-1008. DOI: 10.1126/science.aah4968
Copyright: Tutti i diritti di eventuali testi o marchi citati nell'articolo sono riservati ai rispettivi proprietari.
Liberatoria: Questo articolo non propone terapie o diete; per qualsiasi modifica della propria cura o regime alimentare si consiglia di rivolgersi a un medico o dietologo. Il contenuto non dipende da, nè impegna l'Associazione Alzheimer onlus di Riese Pio X. I siti terzi raggiungibili da eventuali links contenuti nell'articolo e/o dagli annunci pubblicitari sono completamente estranei all'Associazione, il loro accesso e uso è a discrezione dell'utente. Liberatoria completa qui.
Nota: L'articolo potrebbe riferire risultati di ricerche mediche, psicologiche, scientifiche o sportive che riflettono lo stato delle conoscenze raggiunte fino alla data della loro pubblicazione.







 Associazione Alzheimer OdV
Associazione Alzheimer OdV